تشخیص و تصمیم گیری در درمان ریشه
۱. اهمیت تشخیص دقیق
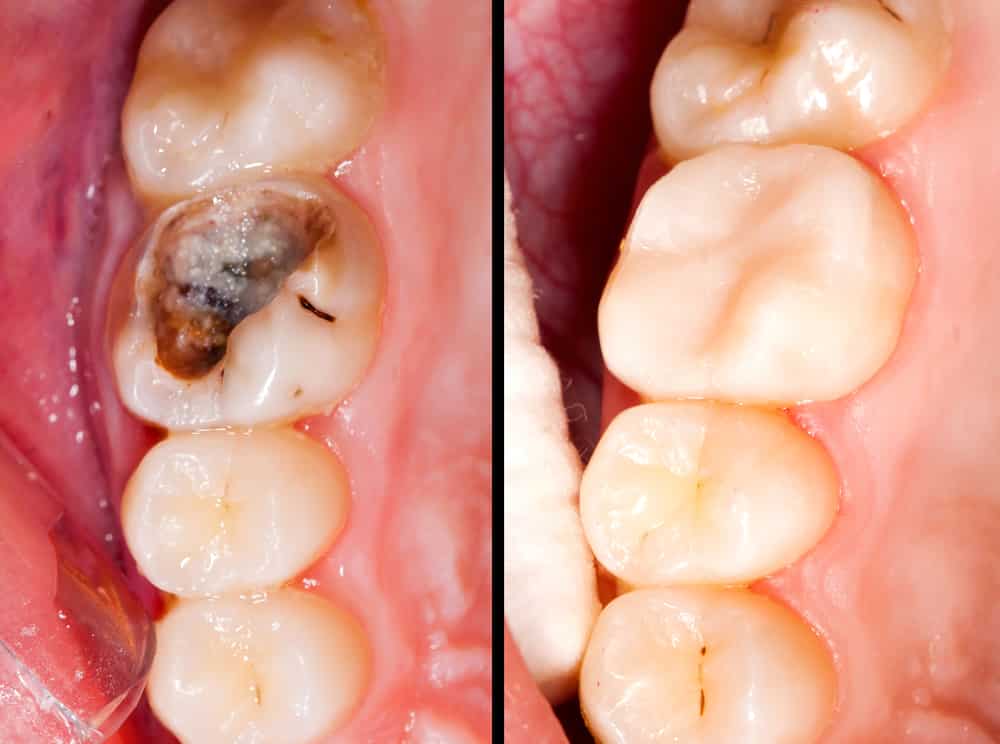
انتخاب صحیح بین درمان اندودنتیک، ترمیمی یا کشیدن دندان، پایهی موفقیت در درمان است. اشتباه در تشخیص، حتی با تکنیک عالی، میتواند به شکست منجر شود.
۲. تستهای حیاتی (Vitality Tests)
• تست سرما (Cold Test):
قابل اعتمادترین تست برای بررسی وضعیت پالپ است. پاسخ سریع و کوتاه → پالپ سالم یا برگشتپذیر. پاسخ طولانی یا درد شدید → پالپیت برگشتناپذیر.
• تست الکتریکی (EPT):
بیشتر برای تأیید حضور یا عدم حضور اعصاب حسی مفید است، نه تعیین سلامت کامل پالپ.
• تست گرما:
در مواردی که بیمار درد خود بهخصوص به حرارت گرم را گزارش میکند، کمککننده است.
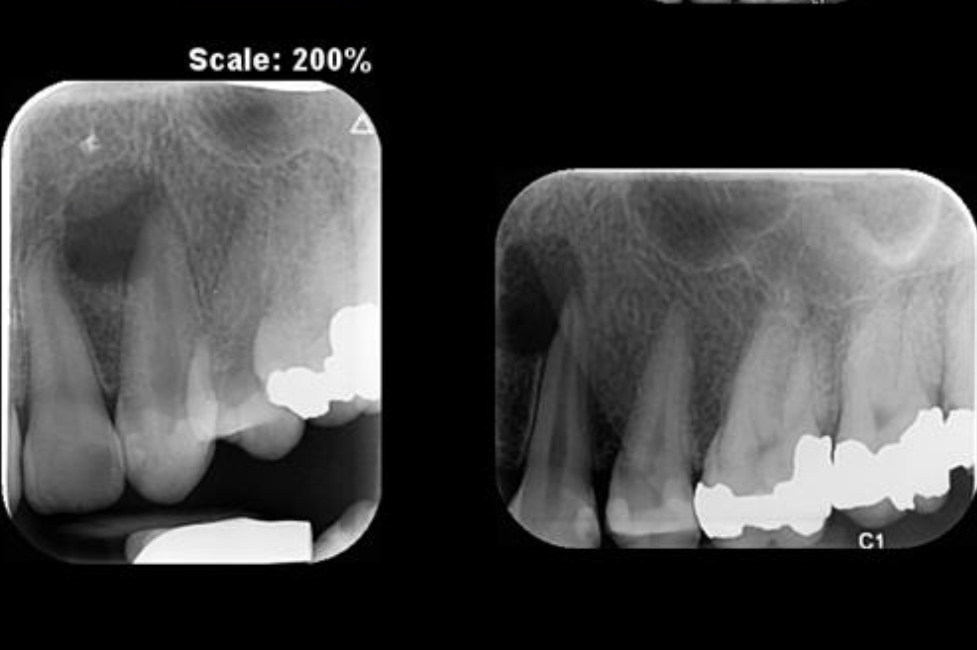
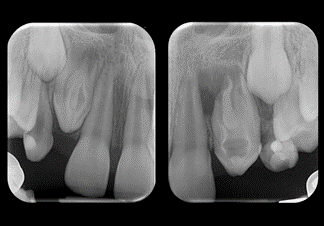
۳. نقش رادیوگرافی و CBCT
• رادیوگرافی معمولی (Periapical X-ray): ابزار اصلی و اولیه است ولی دو بعدی بودن آن محدودیت دارد.
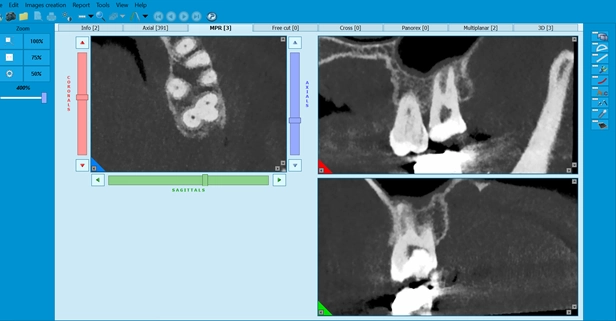
• CBCT:
o تشخیص ضایعات اپیکال کوچک یا مخفی
o بررسی شکستگیهای عمودی ریشه
o شناسایی ریشههای اضافی و کانالهای غیرمعمول
o کمک به برنامهریزی در درمانهای مجدد و جراحی اندودنتیک
مطالعات نشان دادهاند که CBCT نسبت به رادیوگرافی معمولی حساسیت بالاتری در شناسایی ضایعات آپیکال دارد (Patel et al., IEJ 2009).
۴. افتراق ضایعات اندودنتیک از غیراندودنتیک
همیشه باید به این نکته توجه داشت که همه ضایعات پریآپیکال منشأ اندودنتیک ندارند.
• ضایعات پریودنتال پیشرفته
• کیستها یا تومورهای فکی
ه ضایعات استخوانی خوشخیم (مثل فیبرو-اُسئوس لِژنها)
معاینه دقیق کلینیکی + رادیوگرافی + در صورت نیاز CBCT برای افتراق ضروری است.
تکنیکها و استراتژیهای درمان در اندودنتیک
۱. اصول اکسس و یافتن کانالهای میسینگ
- مولر اول ماگزیلا: کانال MB2 در بیش از ۷۰٪ موارد وجود دارد (Vertucci, 1984). عدم شناسایی آن یکی از شایعترین علل شکست درمان است.
- مولر اول مندیبل: احتمال وجود رادیکس انتومولاریس یا پارامولاریس باید همیشه در نظر گرفته شود.
- راهکارها:
- طراحی صحیح اکسس (wide straight-line access)
- استفاده از بزرگنمایی (لوپ یا میکروسکوپ)
- رنگپذیری کف اتاق پالپ با متیلن بلو یا NaOCl
۲. مدیریت دندانهای کلسیفیه
- چالش: مسیر کانال بهوضوح مشخص نیست و ریسک لج یا پرفوریشن وجود دارد.
- استراتژیها:
- CBCT برای تعیین مسیر کانال قبل از شروع
- استفاده از ultrasonic tips زیر میکروسکوپ برای اکسس دقیق
- استفاده از فایلهای ریز و انعطافپذیر (#6, #8, #10) برای negotiation
- پرهیز از اعمال نیروی زیاد → پیشگیری از ایجاد لج
۳. نقش میکروسکوپ و اولتراسونیک
- میکروسکوپ:
- افزایش دقت در locating کانالهای میسینگ
- کمک در مدیریت پرفوریشن و خارج کردن فایل شکسته
- اولتراسونیک:
- در اکسس دندانهای کلسیفیه
- برداشتن calcification و ledges
- کمک در بایپس یا خارجسازی فایل شکسته
۴. نکات کلینیکی مهم
- همیشه ابتدا glide path مطمئن با فایلهای کوچک ایجاد شود.
- استفاده از فایلهای نیکل-تیتانیوم روتاری فقط پس از ایجاد glide path توصیه میشود.
- Irrigation کافی (NaOCl و EDTA) برای حذف دبری و smear layer ضروری است.
عوارض و چالشها در درمان اندودنتیک
۱. فایل شکسته (Separated File)
- اهمیت: شکستن فایل یکی از شایعترین عوارض در درمانهای سخت است. محل گیرکردن فایل (کورونال، میانی، اپیکال) در تصمیمگیری مهم است.
- مدیریت:
- استفاده از میکروسکوپ و ultrasonic tips برای ایجاد دسترسی و آزادسازی فایل
- در صورت شکست در خارجسازی → بایپس کردن فایل
- در موارد غیرقابلدسترس (اپیکال با پروگنوز خوب) → ادامه درمان و پیگیری طولانیمدت
- یادآوری: خارج کردن فایل همیشه اولویت نیست؛ پیشآگهی کل دندان باید در نظر گرفته شود.
۲. لج (Ledge Formation)
- علت: ورود فایل بدون ایجاد glide path یا استفاده بیشازحد از نیروی
- مدیریت:
- استفاده از فایلهای pre-curved کوچک (#8 یا #10)
- تکنیک watch-winding برای عبور از لج
- در صورت عدم امکان عبور shaping تا حد ممکن و تلاش برای حفظ عملکرد دندان
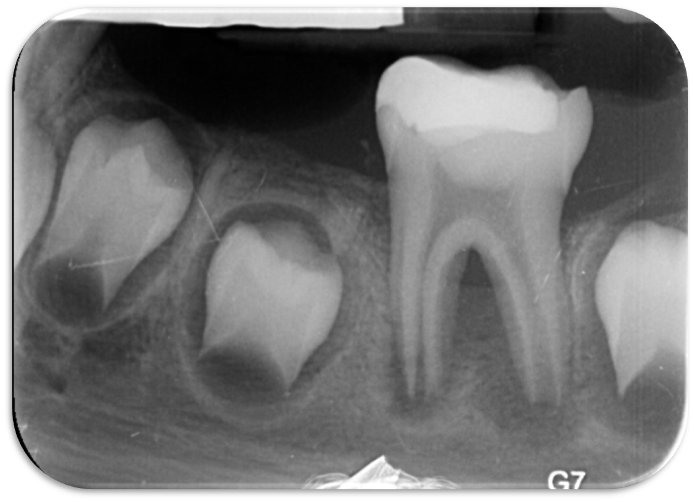
۳. پرفوریشن (Perforation)
- محل وقوع: کف اتاق پالپ (furcal perforation)، دیواره کانال، یا اپیکال.
- مدیریت:
- تشخیص سریع کلید موفقیت است (با میکروسکوپ یا CBCT)
- ترمیم با مواد bioactive (MTA یا Biodentine)
- پیشآگهی به محل و اندازه پرفوریشن بستگی دارد (furcal perforation کوچک و سریع ترمیمشده پیشآگهی خوب.
۴. فلیراپ (Post-treatment Flare-up)
- شیوع: حدود ۲–۶٪ از بیماران.
- علت اصلی: واکنش ایمنی بدن به تحریکات پس از درمان.
- مدیریت:
- داروهای ضدالتهاب (NSAIDs) خط اول درمان هستند
- در واکنشهای ایمنی شدید همراه با علائم سیستمیک → آنتیبیوتیک
- این حالت گذراست و نشانه شکست درمان نیست
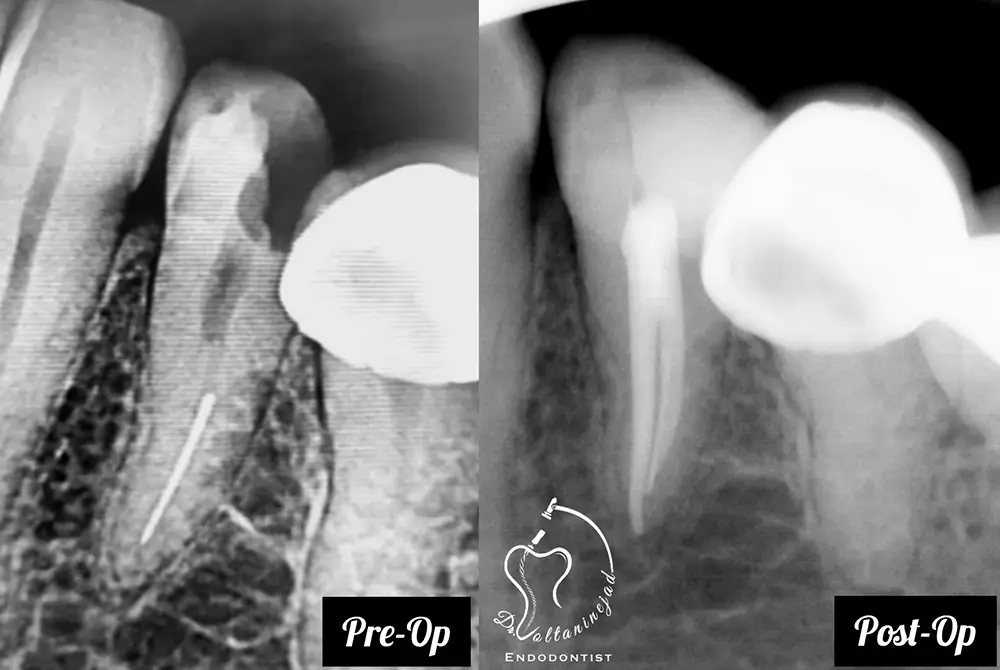
ترمیم و پیشآگهی در درمان اندودنتیک
۱. اهمیت ترمیم نهایی
- موفقیت درمان ریشه تنها به کیفیت اندودنتیک وابسته نیست؛ ترمیم تاجی مناسب به همان اندازه حیاتی است.
- مطالعات (Ng et al., IEJ 2011) نشان دادهاند که کیفیت ترمیم کرونال، همتراز با کیفیت درمان اندودنتیک در موفقیت طولانیمدت اثرگذار است.
۲. زمانبندی ترمیم
- بهترین زمان: بلافاصله یا در اولین فرصت بعد از اتمام درمان ریشه.
- تأخیر در ترمیم نهایی: ریسک نشت میکروبی و شکست درمان را بهطور قابلتوجهی افزایش میدهد.
- در دندانهای با دیوارههای ضعیف، اولویت با قرار دادن روکش برای افزایش مقاومت است.
۳. نوع ترمیم
- ترمیمهای موقت (Cavit, IRM): برای مدت کوتاه بین جلسات یا تا زمان ترمیم دائم کافی هستند ولی دوام طولانی ندارند.
- ترمیمهای کامپوزیت یا آمالگام: برای برخی دندانها کافی هستند، اما در دندانهای خلفی تحت فشار زیاد، روکش توصیه میشود.
- روکش کامل (Full Coverage Crown): در دندانهای خلفی اندودنتیک، بهترین محافظت در برابر شکستگی را ایجاد میکند.
۴. عوامل مؤثر بر پیشآگهی
- وضعیت پریآپیکال قبل از درمان: ضایعات کوچکتر و محدودتر → پیشآگهی بهتر.
- تعداد جلسات: تفاوت معناداری بین درمان تک جلسهای و چند جلسهای در موفقیت نهایی گزارش نشده است، به شرط رعایت اصول.
- مهارت و تجهیزات: استفاده از میکروسکوپ، سیستمهای روتاری و شستشوی مؤثر، درصد موفقیت را افزایش میدهد.
- پیگیری بیمار: مراجعات دورهای برای ارزیابی رادیوگرافیک و کلینیکی و بررسی موفقیت درمان ضروری است.
ارجاع بیمار به متخصص درمان ریشه؛ یک تصمیم علمی و حرفه ای
ارجاع بهموقع بیمار به متخصص درمان ریشه یکی از مهمترین تصمیمات بالینی در اندودنتیکس مدرن است. این تصمیم نهتنها میزان موفقیت درمان را افزایش میدهد، بلکه از بروز عوارض غیرقابلبرگشت و شکستهای درمانی جلوگیری میکند.
1️⃣ ارزیابی دشواری کیس پیش از شروع درمان
پیش از آغاز درمان ریشه، ارزیابی دقیق دشواری کیس (Case Difficulty Assessment) توصیه میشود. این ارزیابی باید بر اساس سه محور اصلی انجام شود:
🔹 عوامل آناتومیک
- آناتومی نادر مثل اینوژینیشن
- کانالهای متعدد یا غیرمعمول
- انحنای شدید کانال
- کلسیفیکاسیون پالپ یا کانال
- ریشههای کوتاه، بلند یا با اپکس باز
🔹 عوامل پاتولوژیک
- ضایعات پریآپیکال وسیع
- وجود آبسه یا سینوس ترکت پایدار
- دردهای مداوم بدون امکان تشخیص منشا
🔹 عوامل ترمیمی و دسترسی
- تخریب شدید تاج
- وجود پست، کور یا روکش
- محدودیت باز شدن دهان یا رفلکس گگ
➡️ کیسهای با دشواری متوسط تا بالا، کاندید ارجاع پیش از شروع درمان هستند.
2️⃣ چرا ارجاع قبل از شروع درمان، شانس موفقیت را افزایش میدهد؟
ارجاع بیمار پیش از هرگونه مداخله درمانی در موارد پیچیده، چند مزیت کلیدی دارد:
- حفظ آناتومی طبیعی کانالها
- جلوگیری از ایجاد لج، ترنسپورتیشن یا پرفوراسیون
- افزایش احتمال یافتن کانالهای اضافی
- امکان استفاده از میکروسکوپ و CBCT از ابتدا
مطالعات نشان دادهاند که نرخ موفقیت درمان ریشه اولیه بهطور معناداری بالاتر از درمان مجدد است؛ بنابراین ارجاع زودهنگام، تصمیمی پیشگیرانه و علمی محسوب میشود.
3️⃣ ارجاع حین درمان؛ چه زمانی باید درمان را متوقف کرد؟
در برخی موارد، دشواری کیس در حین درمان آشکار میشود. نشانههایی که ارجاع فوری را ضروری میکنند عبارتاند از:
- عدم دستیابی به طول کارکرد دقیق
- عدم یافتن تمام کانالها
- بروز درد غیرقابلکنترل حین درمان
- مشاهده انحراف مسیر کانال یا ایجاد لج
- شک به پرفوراسیون یا شکست ابزار
🔴 در این شرایط، توقف درمان و ارجاع سریع از ادامه درمان با ریسک بالا ارجح است.
4️⃣ ارجاع پس از درمان؛ مدیریت شکستهای اندودنتیک
ارجاع پس از درمان زمانی مطرح میشود که:
- علائم بالینی یا رادیوگرافیک پایدار باقی بماند
- ضایعه پریآپیکال ترمیم نشود
- درد یا حساسیت طولانیمدت وجود داشته باشد
در این موارد، متخصص درمان ریشه با بررسی دقیق علت شکست، میتواند بین درمان مجدد غیرجراحی، جراحی اپیکال یا سایر گزینههای درمانی تصمیمگیری کند.
5️⃣ نحوه صحیح ارجاع بیمار به متخصصارجاع مؤثر و حرفهای شامل موارد زیر است:
- توضیح شرایط دندان برای بیمار
- تأکید بر هدف حفظ دندان طبیعی
- ارسال رادیوگرافیهای تشخیصی موجود
- پرهیز از شروع درمان ناقص در کیسهای پرریسک
- توضیح شفاف شرایط دندان برای همکار اندودنتیست در نامه ارجاع
✔️ ارجاع صحیح، نشاندهنده بلوغ حرفهای و تعهد به بهترین نتیجه درمانی است.
جمعبندی
ارجاع به متخصص درمان ریشه نباید بهعنوان آخرین راهحل تلقی شود، بلکه بخشی از درمان مبتنی بر شواهد است. ارجاع بهموقع، پیش از بروز عوارض، بالاترین شانس موفقیت و رضایت بیمار را به همراه دارد.